Menorragia: cause, sintomi e trattamenti efficaci
La menorragia rappresenta una condizione ginecologica diffusa che può compromettere in modo significativo la qualità della vita quotidiana. Si caratterizza per mestruazioni particolarmente abbondanti o prolungate che vanno oltre la normale fisiologia del ciclo mestruale. Questo disturbo colpisce una percentuale rilevante di donne in età fertile e può manifestarsi con intensità variabile.
Le conseguenze non sono solo di natura fisica: la perdita ematica consistente può portare ad anemia, affaticamento cronico e limitazioni nelle attività quotidiane. Inoltre, l’impatto psicologico e sociale non va sottovalutato. Comprendere le cause, riconoscere i sintomi e conoscere le opzioni terapeutiche disponibili è fondamentale per affrontare efficacemente questa problematica.
Definizione e caratteristiche della menorragia
Dal punto di vista clinico, la menorragia viene definita come una perdita ematica mestruale superiore agli 80 millilitri per ciclo o con una durata superiore ai sette giorni consecutivi. Nella pratica, si può sospettare una menorragia quando è necessario cambiare l’assorbente ogni una o due ore, quando si verificano perdite notturne importanti che richiedono protezioni aggiuntive, o quando nel flusso mestruale compaiono numerosi coaguli di dimensioni considerevoli.
Si tratta di un’alterazione quantitativa del flusso mestruale, che mantiene però una cadenza ciclica regolare. Questo aspetto è importante per distinguerla da altre forme di sanguinamento uterino anomalo.
Qual è la differenza tra menorragia e metrorragia?
| Caratteristica | Menorragia | Metrorragia |
|---|---|---|
| Momento del sanguinamento | Durante il periodo mestruale previsto | Al di fuori del periodo mestruale |
| Regolarità ciclica | Mantiene la cadenza ciclica regolare | Non segue il ritmo mensile abituale |
| Tipo di alterazione | Flusso mestruale abbondante o prolungato | Perdite intermestruali in momenti inaspettati del ciclo |
In alcuni casi, le due condizioni possono coesistere nella stessa paziente, configurando il quadro della menometrorragia.
Quali sono le cause della menorragia?
Le cause principali della menorragia sono molteplici e possono essere classificate in diverse categorie. Gli squilibri ormonali rappresentano una delle origini più frequenti: alterazioni nei livelli di estrogeni e progesterone influenzano la crescita dell’endometrio e il processo di sfaldamento mestruale, determinando flussi più abbondanti del normale.
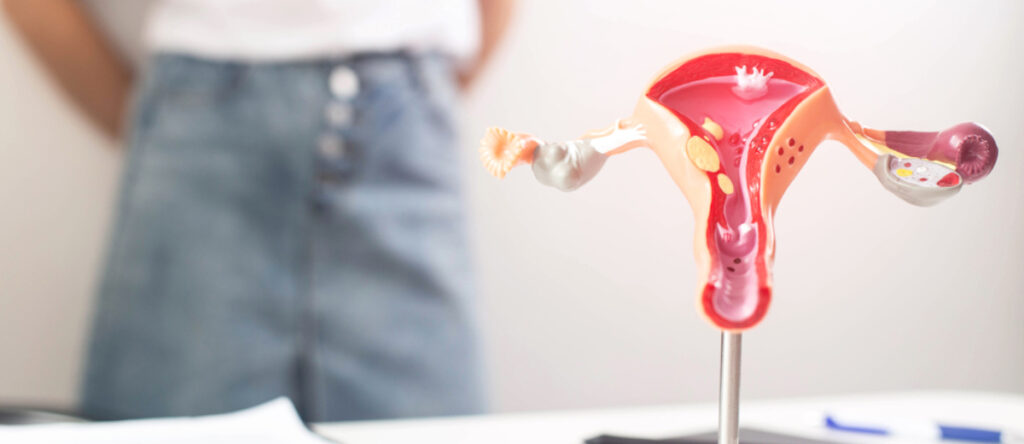
Le patologie strutturali dell’utero costituiscono un’altra categoria rilevante. I fibromi uterini, masse benigne della muscolatura uterina, possono aumentare la superficie endometriale e interferire con la contrattilità uterina. I polipi endometriali, escrescenze della mucosa interna dell’utero, sono un’altra causa comune. L’adenomiosi, condizione in cui il tessuto endometriale penetra nella parete muscolare dell’utero, può anch’essa provocare sanguinamenti abbondanti.
Disturbi della coagulazione, come la malattia di von Willebrand o deficit dei fattori della coagulazione, impediscono la normale emostasi e favoriscono perdite ematiche eccessive. L’endometriosi, pur manifestandosi principalmente con dolore pelvico, può associarsi a menorragia. Anche alterazioni tiroidee, sia in eccesso che in difetto, possono influenzare il ciclo mestruale.
Farmaci anticoagulanti e antiaggreganti piastrinici aumentano il rischio di sanguinamenti abbondanti, così come alcuni dispositivi intrauterini non ormonali. Più raramente, la menorragia può essere segnale di patologie neoplastiche dell’endometrio o della cervice uterina, soprattutto nelle donne in post-menopausa o con fattori di rischio specifici.
Sintomi comuni associati
Il sintomo caratteristico è la perdita ematica abbondante durante il periodo mestruale, spesso accompagnata da crampi addominali intensi e prolungati. La presenza di coaguli di sangue di dimensioni significative nel flusso mestruale rappresenta un segno frequente.
Le conseguenze della perdita ematica cronica includono manifestazioni di anemia: pallore cutaneo e delle mucose, affaticamento persistente, difficoltà di concentrazione, mal di testa e vertigini. Nei casi più severi può comparire dispnea da sforzo, ovvero mancanza di fiato durante attività fisiche anche moderate.
L’impatto sulla vita quotidiana può essere considerevole: difficoltà a svolgere normali attività lavorative o sociali durante il periodo mestruale, necessità di programmare spostamenti e impegni in funzione del ciclo, ansia anticipatoria legata alla perdita abbondante.
Diagnosi della menorragia
La diagnosi inizia con un’anamnesi accurata: il medico raccoglie informazioni sulla durata del flusso, sulla quantità di assorbenti utilizzati, sulla presenza di coaguli e sull’impatto sulla qualità di vita. L’esame obiettivo ginecologico permette di valutare eventuali anomalie strutturali evidenti.
Gli esami di laboratorio comprendono l’emocromo completo per verificare la presenza di anemia e valutare i livelli di emoglobina e ferritina. I test di coagulazione possono evidenziare disturbi dell’emostasi. Il dosaggio degli ormoni tiroidei e, quando indicato, dei livelli ormonali riproduttivi aiuta a identificare squilibri endocrini.
L’ecografia pelvica transvaginale rappresenta l’esame strumentale di prima scelta: consente di visualizzare la morfologia dell’utero, lo spessore endometriale, la presenza di fibromi, polipi o altre lesioni. L’isteroscopia, esame endoscopico che permette la visione diretta della cavità uterina, viene riservata ai casi dubbi o quando è necessaria una biopsia endometriale mirata.
Trattamento e gestione terapeutica
Il trattamento varia in base alla causa sottostante, all’età della paziente, al desiderio di fertilità futura e alla gravità dei sintomi. L’approccio terapeutico può essere medico o chirurgico.
La terapia farmacologica di prima linea include farmaci antinfiammatori non steroidei che riducono la produzione di prostaglandine, diminuendo sia il flusso che il dolore mestruale. L’acido tranexamico, un antifibrinolitico, riduce efficacemente la perdita ematica agendo sui meccanismi della coagulazione.
Le terapie ormonali rappresentano un’opzione importante: la pillola contraccettiva combinata o il progestinico in vari formulati regolarizzano il ciclo e riducono il flusso. Il sistema intrauterino a rilascio di levonorgestrel costituisce una soluzione particolarmente efficace per la menorragia, combinando azione contraccettiva e riduzione marcata del sanguinamento.
Quando presente anemia sideropenica, la supplementazione con ferro per via orale o, nei casi severi, endovenosa risulta necessaria per ripristinare le riserve di ferro dell’organismo.
Come fermare la menorragia?
La risoluzione della menorragia dipende dall’identificazione e dal trattamento della causa specifica. Nei casi in cui la terapia medica non risulti efficace o quando esistono patologie strutturali significative, può rendersi necessario un intervento chirurgico.
L’ablazione endometriale, procedura che distrugge lo strato interno dell’utero, rappresenta un’opzione conservativa per donne che non desiderano gravidanze future. La rimozione isteroscopica di polipi o fibromi sottomucosi può risolvere definitivamente il problema quando queste sono le cause responsabili.
Nei casi più severi e resistenti ad altri trattamenti, l’isterectomia (asportazione dell’utero) rappresenta la soluzione definitiva, riservata generalmente a donne che hanno completato il loro progetto riproduttivo.
Menorragia quanto dura?
La durata della menorragia dipende dalla causa e dal trattamento intrapreso. In presenza di squilibri ormonali temporanei, come quelli che si verificano durante l’adolescenza o in premenopausa, il disturbo può risolversi spontaneamente o con terapia ormonale nell’arco di alcuni mesi.
Quando la menorragia è causata da patologie strutturali o croniche, tende a persistere fino a quando non viene instaurato un trattamento specifico. Con la terapia appropriata, il miglioramento si osserva generalmente già dal primo o secondo ciclo mestruale successivo all’inizio del trattamento, anche se la normalizzazione completa può richiedere più tempo.
È fondamentale non sottovalutare il problema e rivolgersi al ginecologo per una visita ginecologica tempestiva, soprattutto quando il flusso abbondante comporta necessità di cambio assorbente ogni ora o interferisce significativamente con le normali attività quotidiane.